נשים רבות מגיעות לייעוץ המטולוגי עם שאלות וחששות סביב קרישיות יתר – האם זה מסוכן? האם זה קשור להורמונים? ומה המשמעות בתקופות שונות כמו הריון או גיל המעבר?
הנושא של קרישיות יתר בגיל המעבר הופך רלוונטי במיוחד, שכן שינויים הורמונליים, טיפול הורמונלי ומחלות רקע עלולים להשפיע על מערכת הקרישה. בנוסף, נשים שחוו אירועי קרישה בעבר או שיש להן נטייה גנטית, זקוקות להתייחסות מותאמת לאורך כל שלבי החיים.
הבנת התמונה הכוללת – מהנערות ועד גיל המעבר – מאפשרת טיפול נכון, מניעה והפחתת סיכונים בצורה משמעותית.
מה זה קרישיות יתר?
קרישיות יתר (Thrombophilia) היא מצב שבו מערכת הקרישה בגוף נוטה ליצור קרישי דם ביתר קלות מהרגיל. מדובר במנגנון פיזיולוגי חשוב שמטרתו לעצור דימומים, אך כאשר הוא פועל בצורה מוגברת – עלולים להיווצר קרישים במקומות לא רצויים, כמו ורידים עמוקים או כלי דם בריאות.
ניתן לחלק את קרישיות היתר לשני סוגים עיקריים קרישיות יתר מולדת או נרכשת :
קרישיות יתר מולדת
מצבים גנטיים כגון פקטור V ליידן או מוטציה בפרותרומבין, בהם הגוף מייצר חלבונים שמעודדים קרישה. נשים רבות אינן מודעות לכך עד להופעת אירוע קרישתי או סיבוך בהריון.
למידע על קרשיות יתר בהריון
קרישיות יתר נרכשת
מצבים המתפתחים במהלך החיים, כמו תסמונת APLA (נוגדנים אנטי-פוספוליפידיים), מחלות כרוניות, עישון, השמנה, או טיפול הורמונלי.
במרבית המקרים שאני רואה במרפאה, קרישיות יתר אינה מתבטאת באופן יומיומי, אלא מתגלה בעקבות אירוע חריג – כמו קריש דם ברגל או סיבוך בהריון. לכן, החשיבות הגדולה היא בזיהוי מוקדם ובהתאמת טיפול נכון לכל שלב בחיי האישה.
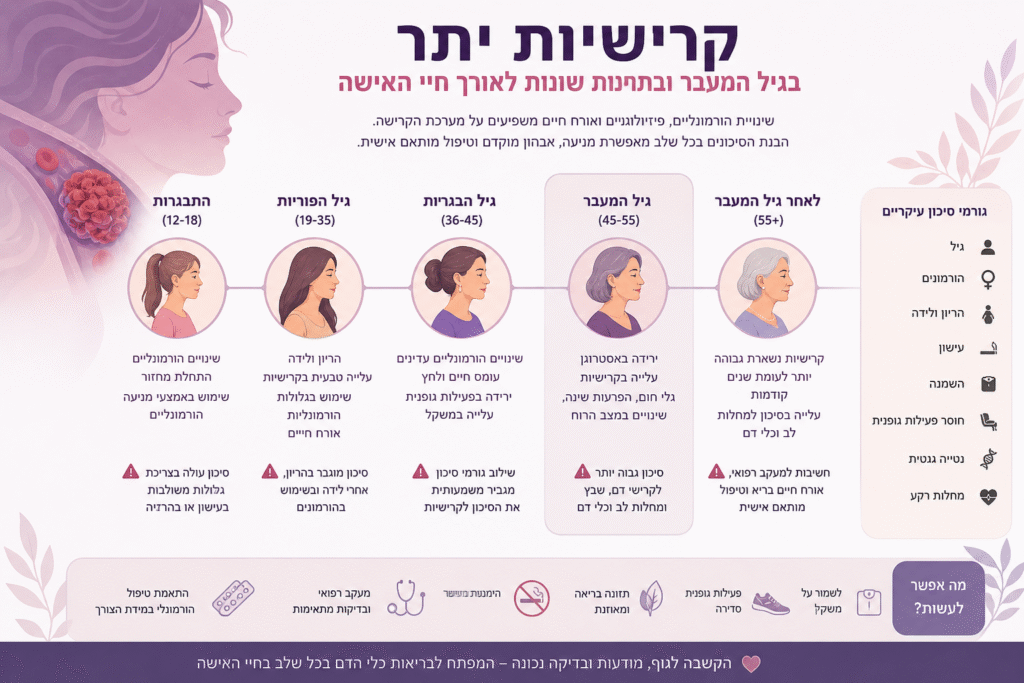
קרישיות יתר בתחנות שונות בחיי האישה
הנטייה לקרישיות יתר אינה מצב סטטי – היא משתנה ומשתנה בעוצמתה בהתאם לשלב בחיי האישה, להשפעות הורמונליות, למצבים רפואיים נלווים ולגורמים סביבתיים. הבנה מעמיקה של הדינמיקה הזו מאפשרת התאמה מדויקת של טיפול ומניעה, ולעיתים אף מניעת סיבוכים משמעותיים.
גיל ההתבגרות – שלב שקט לכאורה, אך משמעותי לאבחון מוקדם
בגיל ההתבגרות, ברוב המקרים, קרישיות יתר אינה מתבטאת קלינית. עם זאת, זהו שלב חשוב לזיהוי מוקדם של נטייה גנטית, בעיקר כאשר קיים רקע משפחתי של קרישי דם בגיל צעיר.
במרפאה, אני רואה לא מעט נערות שמגיעות לבירור בעקבות סיפור משפחתי – אמא או קרובת משפחה עם קריש דם או סיבוכי הריון. במצבים כאלה, יש מקום לשקול בירור מוקדם, במיוחד לפני התחלת טיפול הורמונלי בעתיד.
מעבר לכך, ישנם מצבים בהם כבר בגיל צעיר מופיעים סימנים עקיפים:
- כאבים לא מוסברים בגפיים
- נפיחות חד צדדית
- אירועים נדירים של קרישיות בעקבות חוסר תנועה (כמו טיסות ארוכות)
למרות שמדובר בשלב עם סיכון נמוך יחסית, החשיבות היא בהיערכות קדימה.
נשים בגיל הפוריות – השפעת גלולות וטיפולים הורמונליים
גיל הפוריות הוא שלב בו נשים רבות מתחילות להשתמש בגלולות למניעת הריון או טיפולים הורמונליים אחרים. כאן כבר קיימת השפעה ישירה על מערכת הקרישה.
אסטרוגן, המצוי בגלולות רבות, מגביר את פקטורי הקרישה ומפחית מנגנונים נוגדי קרישה. אצל נשים עם נטייה סמויה, זה עלול להוביל לאירוע קרישתי ראשון.
במרבית המקרים שאני רואה, נשים מגיעות לאחר אירוע ראשון של קריש דם – לעיתים בעקבות שימוש בגלולות – ורק אז מתגלה הרקע הגנטי.
חשוב להבין:
- לא כל אישה צריכה לעבור בדיקות לפני התחלת גלולות
- אך כאשר יש סיפור משפחתי, הפלות חוזרות במשפחה או אירועי קרישה – כן יש מקום לבדיקה
בנוסף, גם טיפולי פוריות הכוללים הורמונים (כגון IVF) מעלים את הסיכון לקרישיות, בעיקר בשלבים בהם רמות האסטרוגן גבוהות במיוחד.
הריון – מצב פיזיולוגי פרו-קרישתי
הריון הוא אחד המצבים המשמעותיים ביותר מבחינת קרישיות יתר. הגוף עובר שינוי טבעי שמטרתו להגן מפני דימום בלידה – אך כתוצאה מכך, מערכת הקרישה "מופעלת" יותר.
אצל נשים עם קרישיות יתר, המצב הזה עלול להוביל לסיבוכים:
סיבוכי הריון אפשריים:
- הפלות חוזרות, בעיקר בשליש הראשון
- רעלת הריון
- עיכוב בגדילת העובר
- היפרדות שליה
- לידה מוקדמת
בנוסף, הסיכון לקרישי דם (DVT או תסחיף ריאתי) עולה משמעותית.
במרפאה, ליווי נשים בהריון עם קרישיות יתר כולל:
- הערכת סיכון אישית
- החלטה על טיפול מניעתי (לרוב קלקסן)
- מעקב צמוד לאורך ההריון
במרבית המקרים שאני מלווה, כאשר הטיפול מותאם נכון – ניתן להגיע להריון תקין ולידה מוצלחת.
לאחר לידה – התקופה המסוכנת ביותר
התקופה שלאחר הלידה (Postpartum) היא בעלת סיכון גבוה במיוחד לקרישיות יתר – לעיתים אף יותר מההריון עצמו.
הסיבות לכך כוללות:
- ירידה חדה ברמות הורמונים
- פגיעה זמנית בניידות
- תהליכי ריפוי לאחר לידה או ניתוח קיסרי
- עלייה בפקטורי הקרישה
הסיכון מוגבר במיוחד אצל נשים עם:
- קרישיות יתר ידועה
- השמנה
- ניתוח קיסרי
- לידה ממושכת או מורכבת
לכן, במקרים רבים יש צורך בהמשך טיפול מניעתי גם לאחר הלידה, למשך מספר שבועות.
קרישיות יתר בגיל המעבר – שילוב של גורמים הורמונליים ומטבוליים
שלב גיל המעבר הוא מורכב במיוחד בהקשר של קרישיות יתר. מצד אחד, יש ירידה טבעית באסטרוגן; מצד שני, נשים רבות פונות לטיפול הורמונלי חלופי (HRT) להקלה על תסמינים.
כאן נכנסת לתמונה קרישיות יתר בגיל המעבר – מצב שבו הסיכון לקרישי דם מושפע ממספר גורמים במקביל:
גורמי סיכון שכיחים:
- השמנה
- יתר לחץ דם
- סוכרת
- ירידה בפעילות גופנית
- עישון
- מחלות כרוניות
בנוסף, טיפול הורמונלי עלול להעלות את הסיכון – במיוחד כאשר מדובר בטיפול פומי (כדורים), לעומת מדבקות או ג'לים.
במרפאה, ההתייחסות לנשים עם קרישיות יתר בגיל המעבר כוללת:
- הערכת סיכון לפני התחלת טיפול הורמונלי
- התאמת סוג הטיפול (לדוגמה – מעבר לטיפול טרנסדרמלי)
- מעקב לאורך זמן
במרבית המקרים שאני רואה, ניתן לאפשר טיפול הורמונלי גם בנשים עם גורמי סיכון – אך רק לאחר התאמה מדויקת ובקרה רפואית.
גיל מבוגר – הצטברות גורמי סיכון
עם העלייה בגיל, מתווספים גורמי סיכון נוספים לקרישיות:
- ירידה בתנועתיות
- מחלות כרוניות (לב, כליות, סרטן)
- שימוש בתרופות
- אשפוזים וניתוחים
בשלב זה, קרישיות יתר עשויה להיות משולבת – גם מולדת וגם נרכשת.
נשים בגיל זה זקוקות להערכה כוללנית, ולא רק בדיקות מעבדה. לעיתים, ההחלטה על טיפול מניעתי מתבססת יותר על המצב הקליני הכולל מאשר על תוצאה ספציפית.
הסתכלות כוללת – התאמה אישית לאורך החיים
הנקודה המרכזית היא שקרישיות יתר אינה "אבחנה חד-פעמית", אלא מצב דינמי שיש לנהל לאורך החיים.
במרבית המטופלות שאני מלווה, ההתייחסות משתנה בהתאם לשלב:
- בגיל צעיר – זיהוי ומניעה
- בהריון – טיפול ומעקב צמוד
- לאחר לידה – מניעה אינטנסיבית
- בגיל המעבר – התאמת טיפול הורמונלי
- בגיל מבוגר – ניהול כולל של גורמי סיכון
הגישה הנכונה היא אינדיבידואלית – אין פתרון אחד שמתאים לכולן..
מתי מומלץ לפנות לבדיקה?
ישנם מצבים ברורים בהם מומלץ לפנות להערכה המטולוגית:
מצבים קליניים שכיחים
- קריש דם בעבר (DVT / PE)
- הפלות חוזרות או סיבוכי הריון
- סיפור משפחתי של קרישיות יתר
- לפני התחלת טיפול הורמונלי בגיל המעבר
- לפני ניתוח משמעותי
- הופעת תסמינים כמו כאב חד ברגל, נפיחות או קוצר נשימה
במרבית המקרים שאני רואה, נשים מגיעות לבדיקה לאחר אירוע ראשון – אך ניתן למנוע חלק גדול מהמקרים באמצעות בירור מוקדם, במיוחד כאשר יש גורמי סיכון ידועים.
איך מתבצע תהליך האבחון?
האבחון כולל שילוב של תשאול רפואי ובדיקות מעבדה.
שלב 1: תשאול רפואי מעמיק
הרופא בודק:
- היסטוריה אישית של קרישי דם
- היסטוריה משפחתית
- הריונות וסיבוכים
- שימוש בתרופות הורמונליות
שלב 2: בדיקות דם
בדיקות ספציפיות הכוללות:
- פקטור V ליידן
- פרותרומבין
- חלבוני קרישה (Protein C, S)
- נוגדנים APLA
שלב 3: בדיקות נוספות לפי הצורך
לעיתים יש צורך בהדמיה או בדיקות חוזרות לאישור אבחנה.
חשוב לדעת – הבדיקות אינן כואבות מעבר לבדיקת דם רגילה, והתהליך כולו פשוט יחסית. עם זאת, הפענוח דורש ניסיון רב והבנה קלינית עמוקה.
האם קרישיות יתר מסוכנת?
התשובה הקצרה: כן, אך ניתן לשלוט בה.
קרישיות יתר עלולה להוביל למצבים מסכני חיים כמו:
- תסחיף ריאתי
- פקקת ורידים עמוקים
- שבץ מוחי (במקרים מסוימים)
עם זאת, כאשר מאבחנים בזמן ומתאימים טיפול – הסיכון יורד בצורה משמעותית.
במרבית המטופלות שאני מלווה לאורך השנים, ניתן להגיע לאיזון מלא ולחיים תקינים, כולל הריונות תקינים וטיפול בטוח בגיל המעבר.
הכנה לבדיקה – מה חשוב לדעת לפני?
לפני ביצוע בירור לקרישיות יתר, יש מספר נקודות חשובות:
- לא לבצע בדיקות בזמן הריון או בזמן אירוע קרישתי פעיל (התוצאות עלולות להיות לא מדויקות)
- להפסיק טיפול בנוגדי קרישה לפי הנחיית רופא
- להביא סיכומים רפואיים קודמים
- לציין היסטוריה משפחתית
בנוסף, חשוב להבין שהבדיקות אינן תמיד חד-משמעיות, ולעיתים יש צורך בפרשנות קלינית ולא רק תוצאה מספרית.
מה קורה אחרי האבחון?
לאחר אבחון קרישיות יתר, הטיפול מותאם אישית לפי רמת הסיכון והשלב בחיים.
אפשרויות טיפול
- מעקב בלבד (במקרים קלים)
- טיפול מניעתי בנוגדי קרישה
- התאמת טיפול הורמונלי
- הנחיות לאורח חיים (הפחתת משקל, הפסקת עישון)
התאוששות ומעקב
אין "החלמה" מקרישיות יתר, אך ניתן לנהל את המצב.
מעקב תקופתי חשוב במיוחד בנשים עם קרישיות יתר בגיל המעבר, במיוחד אם הן מקבלות טיפול הורמונלי.
תשובות לשאלות נפוצות
האם קרישיות יתר בגיל המעבר מסוכנת יותר?
כן, במקרים מסוימים. בגיל המעבר מתווספים גורמי סיכון כמו מחלות רקע וטיפול הורמונלי. לכן, נשים עם קרישיות יתר צריכות מעקב הדוק יותר. עם זאת, כאשר מאבחנים ומנהלים נכון – ניתן להפחית משמעותית את הסיכון ולשמור על איכות חיים גבוהה.
האם טיפול הורמונלי מחמיר קרישיות יתר בגיל המעבר?
טיפול הורמונלי עשוי להעלות את הסיכון לקרישיות, אך לא בכל מקרה. יש חשיבות להתאמה אישית של סוג הטיפול (למשל מדבקות לעומת כדורים) ולבדיקת גורמי סיכון נוספים. במקרים רבים ניתן למצוא פתרון בטוח.
האם כדאי לבצע בדיקות לפני התחלת טיפול הורמונלי?
בהחלט כן, במיוחד אם יש היסטוריה משפחתית או אישית של קרישיות. בדיקות מוקדמות מאפשרות התאמת טיפול בטוחה יותר ומניעת סיבוכים.
האם קרישיות יתר בגיל המעבר גורמת לתסמינים?
לרוב לא. קרישיות יתר היא מצב "שקט" עד להופעת אירוע קרישתי. לכן, חשוב לזהות גורמי סיכון ולבצע בירור במידת הצורך, גם ללא תסמינים.
האם ניתן להיכנס להריון עם קרישיות יתר?
כן. נשים רבות עם קרישיות יתר עוברות הריונות תקינים תחת טיפול ומעקב. חשוב להיות בליווי של מומחה ולהתאים טיפול מניעתי לפי הצורך.
האם קרישיות יתר בגיל המעבר דורשת טיפול קבוע?
לא תמיד. ההחלטה תלויה ברמת הסיכון האישית, היסטוריה רפואית וטיפול הורמונלי. לעיתים מספיק מעקב בלבד, ולעיתים יש צורך בטיפול מניעתי.
סיכום
קרישיות יתר היא מצב רפואי משמעותי שיכול להשפיע על נשים בשלבים שונים של החיים – מהתבגרות, דרך הריון ועד גיל המעבר. במיוחד בהקשר של קרישיות יתר בגיל המעבר, יש חשיבות להבנה מעמיקה, אבחון נכון והתאמת טיפול אישי.
עם ליווי רפואי מקצועי, ניתן לנהל את המצב בצורה בטוחה ולהפחית סיכונים באופן משמעותי.
לקביעת תור וייעוץ
אם יש לך חשש לקרישיות יתר, היסטוריה של קרישי דם, או שאת שוקלת טיפול הורמונלי בגיל המעבר – חשוב לפנות לייעוץ מקצועי.
ד"ר ענת רבינוביץ, מומחית להמטולוגיה וקרישיות יתר, מציעה אבחון מקיף, יחס אישי וליווי רפואי מותאם לכל שלב בחיי האישה.
לקביעת תור מהיר ולמידע נוסף – פני עכשיו וקבלי ייעוץ מקצועי שיכול לשמור על הבריאות שלך לאורך שנים.